Dépistage du cancer du col de l’uterus (test HPV)
En France, les papillomavirus humains à haut-risque oncogène (HPV-HR) sont responsables chaque année de 3 000 nouveaux cas de cancers du col de l’utérus invasifs (CCU) et de plus de 1 000 décès. Ce cancer est l’un des seuls dont le pronostic se dégrade.
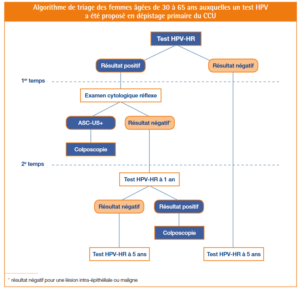
Suite aux recommandations de l’HAS émises en juillet 2019, l’arrêté paru le 25 mars 2020, applicable au 1er avril 2020, a modifié et élargi les modalités de remboursement du test HPV dans le cadre du dépistage du CCU en recommandant notamment la réalisation d’un test HPV-HR en dépistage primaire chez les femmes âgées entre 30 et 65 ans.
Un nombre important de femmes échappe au suivi gynécologique classique avec prélèvement cervico-utérin pour des raisons d’acceptabilité et de praticabilité multiples. C’est dans ce cadre que, l’HAS a recommandé le recours à l’auto-prélèvement vaginal.
Un certain nombre d’études ont montré que les performances sont équivalentes entre un prélèvement HPV auto-réalisé ou pratiqué par un professionnel de santé.
Ce test HPV-HR est pris en charge par la sécurité sociale et doit être prescrit explicitement sur l’ordonnance en lieu et place de l’examen cyto-pathologique dont la sensibilité diagnostique est très nettement inférieure et dont l’interprétation subjective est opérateur dépendant.
- L’auto-prélèvement peut se faire au domicile de la patiente ou au laboratoire. Le kit d’auto-prélèvement est très simple d’utilisation et est composé d’un écouvillon sec et d’un milieu de conservation des acides nucléiques. La stabilité est de 72 heures à température ambiante.
En cas de résultat positif, la patiente devra faire réaliser une cytologie cervicale au cabinet médical, sur un nouveau prélèvement d’endo-exocol.
-
- En cas de réalisation directe d’un frottis cervico-vaginal au cabinet médical sur milieu approprié (kits fournis par LabOuest sur demande),
avec prescription explicite de recherche d’HPV-HR, la transmission du prélèvement pour analyse anatomopathologique sera réalisée pour tout résultat HPV positif, directement à partir du laboratoire.
- En cas de réalisation directe d’un frottis cervico-vaginal au cabinet médical sur milieu approprié (kits fournis par LabOuest sur demande),
LabOuest met à votre disposition une nouvelle technique de biologie moléculaire:
-
-
- PCR multiplex en temps réel, Seegene Anyplex II HPV-HR, marquée CE-IVD et validée par le CNR,
- permettant de détecter simultanément 14 génotypes de papillomavirus humains à haut risque oncogène (HPV-HR) : 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68
-
Nous effectuons une série par semaine. La fréquence de réalisation augmentera progressivement en proportion du nombre de prélèvements à analyser.
FOCUS HPV
Epidémiologie
-
-
- Petits virus à ADN bicaténaires, très résistants;
- Infectent par contact direct les épithéliums malpighiens de la peau et des muqueuses, le plus souvent lors des rapports sexuels. L’infection à HPV est l’infection sexuellement transmissible la plus fréquente dans le monde;
- 80 % des femmes seront infectées par un HPV au cours de leur vie;
- Dans la majorité des cas, ces infections sont asymptomatiques et deviennent rapidement indétectables dans les tissus. Environ 90 % des infections ne sont plus détectables après 2 ans (clairance immunitaire);
- Chez les femmes de moins de 30 ans, la prévalence des infections à HPV transitoires est élevée du fait d’une période d’activité sexuelle importante puis diminue progressivement après 30 ans;
- 3/4 des cas diagnostiqués chez des femmes jeunes, âgées de 25 à 64 ans;
- Taux de couverture du dépistage insuffisant (~60%).
-
Classification
-
-
- plus de 200 génotypes décrits
- 3 catégories :
- HPV à haut risque oncogène (HPV-HR) : 16 et 18 sont les plus fréquents
- HPV possiblement carcinogènes
- HPV non oncogènes (6 et 11) responsables de condylomes
-
Cancer du col de l’utérus
-
-
- tous les cancers du col de l’utérus (CCU) sont liés à une infection persistante par des papillomavirus oncogènes
- en France, les HPV-HR sont responsables de 3000 nouveaux cas par an de CCU
- 60 % des CCU sont dus à l’HPV-16 et 15 % à l’HPV-18
-
Diagnostic biologique
-
-
- test HPV-HR : prélèvement cervico-vaginal ou auto-prélèvement
- femmes entre 25 et 30 ans : le dépistage primaire repose sur l’examen cytologique (frottis cervico-utérin)
- femmes entre 30 et 65 ans : le dépistage primaire repose sur une méthode de biologie moléculaire (test HPV-HR par PCR)
-